平成17年度 「視器」 卒業試験
平成17年11月10日実施
|
【1】眼瞼に特有で最も頻度の高い悪性腫瘍は何か。また、その腫瘍が誤診されやすい良性疾患は何か(8点) |
<解答・解説>
癌。扁平上皮癌・基底細胞癌・脂腺癌がみられる。臨床像が酷似しているため、脂腺癌は霰粒腫との鑑別が必要。高齢者に見られる再発性・難治性の霰粒腫に対しては生検を行う。ほかに悪性黒色腫などがある。
補足:眼瞼の炎症
麦粒腫:眼瞼の急性化膿性炎症でいわゆる“ものもらい”。眼瞼には常在菌として黄色ブドウ球菌が高率に存在し、
瞼縁のZeis腺・Moll腺に感染→外麦粒腫
眼瞼結膜のMeibom腺に感染→内麦粒腫
眼瞼に発赤を伴う限局性腫脹があり、自発痛と圧痛を訴える。進行すると眼瞼の発赤腫脹は著明となり、この中央部に膿点が現れ自潰する。全身性に抗菌薬を投与し、局所的には抗菌薬の軟膏/点眼。症状が著しく波動を触れる膿点を見たら、小切開を加え排膿を図る。
霰粒腫:Meibom腺の慢性肉芽腫性炎症で、皮膚とは可動性のある眼瞼の半球性隆起を作る。急に発症して発赤と圧痛を伴うものを急性霰粒腫と呼ぶが、通常は炎症所見は(-)。治療は結膜面から切開して内容掻爬・摘出などを行う。高齢者ではMeibom腺癌と鑑別を要する。
眼瞼の悪性腫瘍
癌:下眼瞼縁に好発。眼悪性腫瘍の約半数を占め、50歳以上の人に多くみられる。中年以降の難治性の霰粒腫には悪性腫瘍を疑うことが重要。
|
|
基底細胞癌 |
扁平上皮癌 |
脂腺癌 |
|
頻度(癌悪性腫瘍中) |
95% |
2~3% |
稀 |
|
部位 |
下眼瞼 |
上眼瞼 |
上眼瞼 |
|
放射線感受性 |
強い |
弱い |
|
|
拡がり方 |
初めはわずかに隆起した結節 ↓ 中央に潰瘍・縁に色素沈着 |
初めは灰白色の乳頭腫または皮角様 ↓ 下掘れのある潰瘍 |
小さな硬い黄白色の結節を示す。 Meibom腺癌が多い |
|
【2】眼内に発生する代表的な悪性腫瘍を2つあげ、腫瘍の色調、発生年齢を比較せよ。(6点) |
<解答・解説>2004卒試5参照
|
【3】眼窩部(眼球周囲)に発生する悪性リンパ腫の組織型は何というタイプが多いか、またそれは低悪性度か高悪性度か。(6点) |
<解答・解説>
|
【4】正しいものには○、正しくないものには×をつけよ。(20点) 問1)流行性角結膜炎は、発熱と咽頭炎の症状を呈する 問2)春季カタルは、時に角膜潰瘍を形成する 問3)先天梅毒は、角膜実質炎や虻彩毛様体炎を伴う 問4)円錐角膜は進行しない 問5)単純ヘルペス角膜炎(上皮型)は、ステロイド治療が有効である 問6)未熟児網膜症は、低濃度酸素投与によって発症する 間7)未熟児網膜症は、白色瞳孔を呈する 問8)未熟児網膜症の初期治療は、硝子体手術である 問9)斜視の治療のひとつに屈折矯正がある 問10)斜視は弱視の原因になる 問11)下垂体腺腫は両耳側半盲を呈する 間12)滑車神経は、上斜筋を支配している 問13)多発性硬化症の眼病変の主なものは、ぶどう膜炎である 問14)視放線が障害されると同名半盲を呈する 問15)MLF症候群は、外転が障害されるが複視を伴わない 問16)強度近視は、網膜剥離のリスクファクターのひとつである 問17)裂孔原性網膜剥離は,約30%は自然治癒する 問18)網膜中心動脈閉塞症の治療は、光凝固である 問19)cherry-red spotは、網膜中心動脈閉塞症の所見である 問20)網膜静脈分枝閉塞症は、火炎状出血が特徴である |
<解答・解説>
1)× 流行性角結膜炎→咽頭結膜炎。
ウイルス性結膜炎:流行性角結膜炎・咽頭結膜炎・急性出血性結膜炎
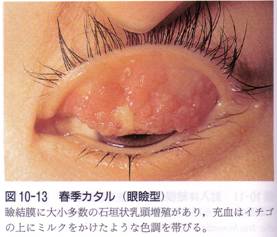 2)○ 春季性カタル:20歳以下の青年に多いアレルギー性結膜炎。春夏に増悪し冬には寛解。アレルギー性皮膚炎などのアトピー素因を持っていること多い。
2)○ 春季性カタル:20歳以下の青年に多いアレルギー性結膜炎。春夏に増悪し冬には寛解。アレルギー性皮膚炎などのアトピー素因を持っていること多い。
・眼瞼型(殆ど):眼瞼結膜に粘稠な眼脂(好酸球++)、上眼瞼の石垣状乳頭増殖。
・眼球型:角膜輪部に堤防状の灰褐色の隆起として生じる。
・混合型
治療はステロイドの点眼が基本(対症療法)。根治することはないが、成年になると自然に治癒することあり。
主な合併症は角膜障害で、軽症ではびまん性表層角膜炎、重症化すると角膜潰瘍やパンヌスを来たすことも。
3)○ 先天性梅毒性角膜実質炎:妊娠2~3ヵ月に母体が梅毒に感染した場合、妊娠以前に治療はしていたが不十分だった場合、先天梅毒の罹患児として出産されることがある。早期(生後から症状出現)と晩期(学童期発症)に分けられ、先天性梅毒性角膜実質炎は後者においてよく見られる、Hutchinsonのtrias(Hutchinson歯牙・難聴・角膜実質炎)のひとつ。
浸潤期(2~3W):角膜周辺部の実質に限局する混濁・浸潤。角膜上皮にも混濁が生じ、近接部には毛様充血が出現(多くは虹彩炎も合併)。角膜混濁は中央に拡大、表面は浮腫のため光沢を失う。自覚症状は疼痛・羞明・流涙・混濁による視力障害。
血管新生期(4~8W):角膜輪部の深部から角膜実質に無数の血管が新生し侵入。自覚症状は羞明と極度の視力障害。
吸収期(回復期):数ヶ月かけて症状軽減。
治療は駆梅療法。眼科的症状については、角膜に生じる炎症は抗原抗体反応が本態であるので、ステロイド点眼行う。虹彩毛様体炎には散瞳薬。
4)× 思春期に発症し、徐々に進行。30歳くらいで進行止まること多い。
5)× 禁忌。アシクロビル軟膏・IDU点眼。
6)× 網膜血管の未発達な未熟児に高濃度の酸素を持続投与すると、未熟な毛細血管に閉塞性の変化が生じる。その後酸素の投与を中止すると、網膜は強い虚血状態になり、血管の異常分岐・出血などが生じ、血管新生を伴う増殖性変化を経て、網膜剥離に至って失明。
7)○ 瘢痕期に水晶体後線維増殖症の所見となり、白色瞳孔を呈することあり。
8)× 初期は光凝固。硝子体出血を起こせば成人と同様、硝子体手術を行うことも。
9)○ 調節性内斜視など屈折異常が原因となっているもの、屈折異常が視力障害の原因となっているものには必須。
10)○ 斜視の症状:斜視は共同性と麻痺性(外眼筋麻痺)に分けられる。共同性斜視では複視を避けるために、斜視眼の入力が抑制されて固視眼からの入力が優先されるか、あるいは斜視のまま一種の順応が起き、網膜対応異常をきたして複視を来たさない。固視が一眼に固定されると斜視眼の視力が弱視となる。また中心窩による固視ができずに偏心固視となりやすい。これを斜視弱視という。
11)12)○ 13)× 球後視神経炎。再発と寛解を繰り返す。
14)○ 15)× 内転障害。側方視で複視も伴う。
16)○ 強度近視は裂孔原性網膜剥離のrisk factor 2003卒試1参照
17)× 自然治癒は稀。放置すると網膜全剥離し、剥離網膜は退行性変性を始め、失明・眼球萎縮。
 18)× 1時間以内に血行が再建されないと網膜機能の回復は期待できない。治療は救急処置として眼球マッサージ(5秒圧迫/5秒解除の繰返し)、網膜血管拡張目的で亜硝酸アミル吸入。その他眼圧下降のため前房穿刺。
18)× 1時間以内に血行が再建されないと網膜機能の回復は期待できない。治療は救急処置として眼球マッサージ(5秒圧迫/5秒解除の繰返し)、網膜血管拡張目的で亜硝酸アミル吸入。その他眼圧下降のため前房穿刺。
19)○ 網膜中心動脈に栄養されている神経節細胞など、網膜内層が急性の壊死に陥るために網膜は混濁するが、黄斑で特に強い。中心窩は視細胞のみで網膜内層の構造を欠き、脈絡膜より栄養されるので正常に近い色を呈し、cherry red spotと呼ばれる。
20)○ 2004卒試2(5)参照
|
【5】糖尿病網膜症を分類し、その治療法について記せ(10点)。 |
<解答・解説>
糖尿病網膜症の病期
|
Stage |
病変 |
特徴 |
|
|
単純型 |
軽症非増殖性 |
毛細血管瘤・小出血斑・小硬性白斑 |
主病変は網膜内に留まっている |
|
中等症非増殖性 |
硬性白斑・しみ状出血・網膜浮腫 |
||
|
前増殖型 |
前増殖性 (重症非増殖性) |
上記の症状に加えて、綿花状白斑・静脈異常・網膜内細小血管異常 |
|
|
増殖型 |
増殖性 |
上記の症状に加えて、網膜新生血管・硝子体出血・網膜剥離 |
病変が網膜外へ波及 |
治療:単純網膜症では、血糖コントロールや食餌療法・止血剤などの薬物療法で進行抑制が可能。増殖期に入ったものは光凝固・硝子体切除術を行う。
光凝固:増殖網膜症には後極部を除き中心視力に影響の少ない眼底周辺に汎網膜光凝固を行う。網膜全体としての酸素需要量を減らし、また脈絡膜側からの酸素供給を増加させ間接的に新生血管の増殖を抑制し、黄斑部の機能保全を図る。他に浮腫や血管病変の強い部位にのみ選択的に行う局所光凝固の方法もある。
硝子体切除術:硝子体出血などにより硝子体混濁が高度な場合、牽引性網膜剥離を生じている場合には硝子体切除術が施行される。遷延する出血や虹彩ルベオーシスの発症予防のため、一時的に硝子体腔にシリコンオイルを充填することもある。
|
【6】緑内障を分類しその知るところを記せ(10点)。 |
<解答・解説>検査については、2004年度概説(17)を参照
原発性開放隅角緑内障の治療
上昇した眼圧を緑内障の病気に応じて、下降させるのが原則。早期では20mmHg以下に、末期では10mmHg前後に眼圧を維持する。
薬物療法
(1)点眼 長期使用可能(緑内障は生涯管理・治療が必要)である点が長所。
ⅰ)縮瞳薬:ピロカルピン以外は殆ど使用されない。房水流出を促進して眼圧を下降させる。昼盲・近視化・視力低下・暗黒感などの副作用のため、近年使用頻度は低くなってきた。
ⅱ)交感神経薬:エピネフリンなど。交感神経α/β受容体刺激から房水産生制御と流出促進により長期間眼圧を下降する。眼局所のアレルギー・黄斑浮腫・結膜色素沈着・散瞳などの副作用がある。使用頻度低い。
ⅲ)交感神経β遮断薬:喘息・心疾患患者には禁忌。著明な房水産生抑制効果。徐脈・心血管抑制・喘息の誘発/増悪などの副作用を有する。
ⅳ)プロスタグランジン誘導体:PGF2α関連薬を使用。瞳孔径に影響を与えず、優れた眼圧効果作用を持つ薬剤。房水流出のうち、ぶどう膜強膜流出促進作用と隅角線維柱帯の細胞外物質を変化させて眼圧を下降させる。結膜充血が見られることがあるが一過性のものが多く、1回/1日の点眼で良いという利点がある。
(2)手術療法
ⅰ)トラベクレクトミー(線維柱帯切除術)
代表的濾過手術。結膜弁を作成し、それより角膜輪部側で強膜弁を形成。強膜弁の下で線維柱帯外壁を切除する。ついで虹彩根部を切除し、強膜弁と結膜弁を縫合して終了。
ⅱ)トラベクロトミー(線維柱帯切開術)
結膜弁・強膜弁を主に上方の角膜輪部に形成し、シュレム管外壁を小切開後、トラベク
ロトームをシュレム管内に挿入し、その内壁を切開する。房水の流出抵抗の強い内壁を
切開することで、抵抗減弱を図る方法。
ⅲ)レーザートラベクロプラスティ(線維柱帯形成術)
アルゴンレーザーなどで隅角線維柱帯に熱凝固を施行。組織の瘢痕収縮を起こすことで隅角線維柱帯を拡げ、房水流出促進を図る方法。
原発性閉塞隅角緑内障の治療
急性緑内障発作:突然の眼圧の上昇により、数時間以内に強い眼痛・頭痛が起こる。眼圧がさらに上昇すると、悪心・嘔吐を伴う。患者は虹輪視・霧視・高度の視力低下を訴える。毛様充血・角膜浮腫・角膜混濁が著しい。瞳孔の散瞳・浅前房があり、強い角膜浮腫で眼底が殆ど透見できない。眼圧は50~60mmHgと高眼圧を示す。
発作発生数時間以内に眼圧を下げなければ、視神経に高度な視力障害が加わり、視機能が永久的に失われる。緑内障発作の後遺症として、瞳孔括約筋麻痺による散瞳・虹彩萎縮・水晶体前嚢下の点状混濁などがみられる。
治療:直ちにピロカルピン頻回点眼・交感神経β遮断薬の点眼。高浸透圧薬(マンニトールなど)・炭酸脱水酵素阻害薬の内服投与。これらの処置で眼圧が正常化すれば、次いでレーザー虹彩切開術を行う。角膜混濁でレーザー虹彩切開術施行困難例では観血的に周辺虹彩切除術を施行。これらの処置にもかかわらず、隅角に癒着があり、眼圧上昇を繰り返すときには、濾過手術を行う。
慢性進行型:治療法は同じ。レーザー虹彩切開術・周辺虹彩切除術を第一選択で行う。
発達性緑内障の治療
胎生期の前房隅角の発達異常により早発性と遅発性がある。早発例について。生後間もない乳幼児では眼球が発育段階にあり、この時点で高度な眼圧上昇が起こると、眼球壁が著しく伸展され、角膜径の増大が起こるのみならず、角膜浮腫・デスメ膜破裂などが起こる。この状態を牛眼という。
治療は手術が原則。線維柱帯切開術・線維柱切除術・時に隅角切開術施行。
続発緑内障
眼炎症・眼浮腫・眼外傷・眼循環障害・糖尿病などの様々な眼病変で、眼圧上昇が起こり、緑内障が発症したもの。緑内障の1/3を占める。原則は原疾患の治療と眼圧のコントロール。
ステロイド緑内障
副腎ステロイドの眼局所/全身投与後に発症した緑内障。ステロイドによる緑内障は多くは可逆的で、投与中止で眼圧下降。しかし既に視神経に緑内障性変化を発症しているときには、この変化は不可逆的である。
血管新生緑内障
眼内の血流を大幅に障害する、糖尿病性網膜症や網膜血管閉塞症などの網膜虚血性疾患では、病態が進行すると隅角・虹彩に新生血管を生じる。その後線維性膜が隅角線維柱帯を覆うために眼圧上昇が起こり、緑内障を発症する。原疾患と緑内障の双方の治療が必要。一般的に予後不良。
外傷性緑内障
鈍的外傷後の隅角損傷例で、後遺症として緑内障を発症。受傷後からしばらくたってから発症することもある。原発開放性隅角緑内障に同じく、薬物/手術治療を行う。
他にも緑内障の種類はありますが、省略します。詳細は成書参照。
|
【7】我が国の3大ぶどう膜炎とは1:ベーチェット病、2:Vogt-小柳-原田病、3:サルコイドーシスに伴うぶどう膜炎をさす。このうち一つを選び、その病態・診断・治療について簡単に述べよ。(選択した疾患の番号に丸をつけること) 1:ベーチェット病 2:Vogt-小柳-原田病 3:サルコイドーシス |
<解答・解説>2004卒試4参照
|
【8】以下の問いに答えよ。(20点) 1)白内障の原因となるものを下より5つ選べ。 a)加齢 b)近視 c)乱視 d)角膜白斑 e)円錐角膜 f)ぶどう膜炎 g)緑内障 h)糖尿病網膜症 i)黄斑変性 j)黄斑浮腫 k)花粉症 l)アトピー性皮膚炎 m)眼球打撲 g)麦粒腫 |
<解答・解説>
a)老人性白内障 f)併発白内障 g)併発白内障 h)併発白内障(糖尿病性白内障:ステロイド白内障・放射線白内障などとともに後嚢下に混濁) l)併発白内障(アトピー性白内障:若年者の白内障では頻度が高い)
白内障の種類:2003卒試3参照
|
2)ふたつのうち正しいものを選べ。 1.先天性白内障は(a.片眼性、b,両眼性)のことが多い。 2.(a.ターナー症候群、b.ダウン症候群)にはしばしば白内障を合併する。 3.先天性白内障では、(a.青色、b.白色)瞳孔を呈する。 4.上記設問3の瞳孔が認められた場合の鑑別疾患には、(a,悪性黒色腫、b.網膜芽細胞腫)がある。 5.(a.抗凝固薬、b.ステロイド)投与により白内障が誘発されることがある。 |
<解答・解説>
1.b 性差なく両眼性・片眼性の頻度ほぼ同率であるが、先天性の約20%を占める遺伝性のタイプは両眼性が多い。(標準眼科)
多くは両眼性であるが、片眼性のこともある。(現代の眼科学)
2.b ターナー症候群は水晶体脱臼。ダウン症は他に特有な顔貌・先天性心奇形(ECD)・先天性十二指腸閉塞症etc.
3.b 4.b 5.b
|
3)白内障の手術療法について、術式を3つ挙げ、それぞれについて知るところを簡単に記せ。 |
<解答・解説>
水晶体嚢内摘出術:水晶体を嚢ごと摘出する方法。現在では眼内レンズ挿入に支障があること、房水と硝子体が直接接触し術後の眼内の安定性が悪いことなどの理由から、脱臼水晶体・水晶体惹起性ぶどう膜炎などの限られた症例にのみ行われる。Zinn小帯を切断して水晶体を摘出する。
超音波乳化吸引術+眼内レンズ挿入術:超音波で水晶体核を乳化、破砕し水晶体を除去する方法で、小切開創(超音波チップや折畳み眼内レンズが通る幅:3.5mm位)での手術が可能であり、血液房水関門の障害が軽度であり術後の炎症が軽く、眼内レンズ挿入術との併用により早期の視力回復が可能であり、最も多く行われている術式。
術中合併症として、超音波を水晶体核以外に照射したことによる組織障害・水晶体後嚢に
入った亀裂からの水晶体核の硝子体内落下など。晩期合併症として後発白内障など。
水晶体嚢外摘出術:成人や老人の核の固い白内障はこの方法で行われる(超音波乳化の適応とならない)。核を塊として取り出すため、超音波乳化吸引術よりも切開創は大きくなり、術後の創傷治癒が遅れるなどの問題はあるが、術中超音波を使わないので先に記した術中合併症が起こる可能性はなく、比較的安全。術後、後発白内障を起こす可能性あり。
水晶体吸引術:水晶体核が形成されない20歳前後までの水晶体(軟性白内障)が対象。水晶体核がないため、灌流/吸引のみで除去可能。
|
4)正しいものには○、正しくないものには×をつけよ。 1.放射線照射により白内障を生じることがある。 2.眼内レンズを挿入すると調節力が増加することで視力が向上する。 3.白内障が進行すると急性緑内障発作を起こすことがある。 4.白内障は失明の原因にはならない。 |
<解答・解説>
1.○:放射線は水晶体上皮細胞の細胞分裂抑制作用により、後極部後嚢下に混濁を生じる。眼部を含む放射線療法では眼球の保護が必要。
2.×:術後は水晶体が持つ屈折と調節機能を喪失する。
3.○:老人性白内障は最初は水晶体周辺部における車軸状混濁だが、徐々に進行して水晶体全体が混濁する(成熟白内障)。さらに放置すると、水晶体が膨化して(過熟白内障)前房が浅くなり、続発性緑内障を起こすこともある。
4.×:神経網膜/視神経は障害されない。
